Вторичный дентин зубов лиц пожилого возраста называется
Опубликовано: 24.07.2024

Лица пожилого возраста в 65–74 года теряют более половины зубов, тем самым увеличивая спрос на протезирование, требующего не малые затраты. Глобальные цели ВОЗ предусматривают, что в будущем 75 % пожилых лиц должны иметь 20 или более зубов, все изменения тканей зубов после завершения их формирования могут считаться возрастными изменениями. У пожилых лиц имеются свои возрастные особенности патогенеза, клинической картины и течения заболеваний полости рта.[1]
С возрастом происходят существенные функциональные и структурные изменения организма, имеющие индивидуальные различия. При этом одни индивидуумы оказываются старше своего паспортного возраста, а другие - моложе. Речь идет не столько о внешних признаках, сколько о физиологических, анатомических, психологических проявлениях старения.
Старение обусловлено внешними и внутренними факторами. Внутренние факторы старения заключаются в особом положении хромосом и заложенного генотипа, что во многом определяет индивидуальный обмен веществ, нейроэндокринную регуляцию и стабильность иммунологического статуса. От внутренних факторов зависит успешная возрастная адаптация организма к изменениям условий жизни. Внешние факторы старения заключаются в определенном образе жизни, уровне физической активности, вредных привычках, подверженности стрессам и болезням.[1,2]
Психологический портрет пациентов пожилого возраста
В период старения трудовая деятельность перестает быть ведущей, индивид ощущает, как его социальный статус падает, что приводит к формированию у пожилого человека высокого уровня тревожности, а это становится причиной ухудшения самочувствия. При выходе на пенсию, пожилому человеку необходимо наладить новое поприще для приложения собственных сил и умений, иначе круг его интересов начнет постепенно сужаться, а снижение коммуникативных способностей в результате может привести к эмоциональному кризису.
Нередко в пожилом возрасте у людей наблюдается излишняя болтливость, а речь характеризуется лишними уточнениями и уходит далеко от сути, как правило, это свидетельствует о дефиците общения. Такие люди словно хватаются за любую возможность пообщаться, поговорить, ведь способность к установлению личных контактов ослабевает, а родные знают все рассказы буквально наизусть. В таких случаях наблюдается повышенная серьезность, снижение чувства юмора, обидчивость, тревожность и мнительность.[2,5]
Многие пожилые люди начинают страдать психосоматическими заболеваниями, они словно убеждают себя, что неизлечимо больны, хуже того, они свыкаются с ощущением постоянной болезни, считая это нормой в своем возрасте. Основные причины таких состояний заключаются в ложных установках, неудовлетворенных амбициях и психоэмоциональном стрессе. У части пожилых людей не выявляются заболевания, однако они продолжают симулировать свое состояние, стремясь привлечь внимание близких и оставаться в центре внимания.[2]
Зависимость от других людей размывает границы психической реальности у пожилых людей, нарушая психологическую безопасность, поэтому они ощущают напряженность и нередко испытывают синдром «мученика». Симптоматика данного синдрома выражается в том, что, страдая от заболеваний (реальных или вымышленных), человек начинает перекладывать свои мучительные переживания на окружающих, в том числе для того, чтобы подчеркнуть собственную значимость. Как правило, синдром «мученика» наблюдается у пожилых одиноких матерей, которые таким образом стремятся оказывать воздействие на ход жизни взрослых детей. Пожилые люди должны ощущать внимание и понимание их меняющегося состояния молодыми людьми.[5]
Изменения в лице
Выражение лица зависит от многих причин, в частности, от строения губ. Их конфигурация меняется в пожилом возрасте. Ротовая щель образует почти прямую линию. Вследствие потери мышечного тонуса отвисает нижняя губа. Носогубные и подбородочные борозды, в старости превращаются в глубокие складки. На наружной поверхности губ образуются вертикальные и веерообразные складки. Кожа лица приобретает желто коричневый оттенок, а вблизи рта у некоторых людей появляются отложения коричневого цвета. В коже губ появляется ряд изменений: роговой слой утолщается, эпидермис истончается. Атрофические изменения возникают в рыхлой волокнистой соединительной ткани: уменьшаются сосочки и исчезают эластичные волокна. На коже постепенно появляются морщины. У пожилых людей атрофируются сальные железы, потовые железы уменьшаются, запустевают, а иногда замещаются жировой тканью. При склерозировании и гиалинозе сосудистых стенок суживается просвет артерий, а просвет вен расширяется, вследствие этого, ткани губ как бы усыхают. Из-за шелушения кожи и образования мелких чешуек закупориваются протоки слюнных и потовых желез. Появляются старческие ангиомы, телеангиоэктазии, невусы, кератозы, бородавки. Поверхностные сосуды удлиняются и становятся извилистыми. Сильно меняются черты лица у людей, не имеющих зубов. При потере фронтальных зубов отмечаются западение губ и вторичная атрофия челюсти. Губная кайма смещается внутрь, кончик носа приближается к подбородку. Уменьшается высота нижней трети лица. Развивается дряблость жевательных и мимических мышц.[2,3]
Изменения в мыщцах и височно-нижнечелюстном суставе
По мере старения организма уменьшается количество белков в мышечных волокнах, происходит их молекулярная перестройка, уменьшается потребление кислорода мышечной тканью, происходит снижение окислительной способности, что приводит к атрофии мышечных волокон. В мышцах увеличивается количество соединительной ткани. Приспособительные механизмы у человека очень лабильны. Лишившись зубов, он начинает приспосабливаться к вновь возникшим условиям приема пищи. Для того, чтобы раздавить пищу, вводимую в полость рта, больной должен максимально напрячь мышцы, поднимающие нижнюю челюсть. При этом у лиц пожилого и старческого возраста после потери зубов вырабатывается новый тип жевания с преобладанием вертикальных движений нижней челюсти над сагиттальными и трансверзальными.
Височно-нижнечелюстные суставы меняют свои морфологические структуры. Вследствие утраты зубов или их стертости суставные головки нижней челюсти все более смещаются дистально, суставная поверхность уплощается, в суставном диске, суставных головках и связках наблюдается перестройка. В связи с изменением функции жевания и глотания диски деформируются, суставные бугорки атрофируются. На рентгеновских снимках отмечают незначительные сужения суставной щели, деформацию головок нижней челюсти, появление на хрящевой поверхности узур и обызвествление мест прикрепления суставной капсулы к кости. Базальный слой хряща обызвествляется, что объясняет четкость контуров головки и суставной ямки. Следует отметить, что структуры костной ткани челюстей, их форма и взаимоотношение элементов височно-нижнечелюстного сустава зависят от состояния зубных рядов и наличия достаточного количества антагонирующих пар зубов, что сохраняет функцию и высоту нижнего отдела лица. Поэтому изменения костной основы челюстей и суставов в старческом возрасте рассматривается как результат потери зубов и атрофических процессов.[3]
Изменения в тканях зуба
Эмаль. Один из внешних признаков старения зубов — изменение окраски эмали. Она становится более темной и может принимать различной интенсивности желтовато-коричневатый оттенок. Потемнение зубов объясняют образованием значительного количества вторичного дентина, изменениями пульпы, отложениями липохромов и ороговением кутикулы эмали. Окраска зубов также зависит от степени проникновения красящих элементов из слюны и пищи в органические вещества эмали, которые их адсорбируют. В ряде случаев изменение цвета взаимосвязано с профессиональной деятельностью, курением. Темно-коричневый цвет может быть признаком хронической интоксикации тяжелыми металлами. У курильщиков эмаль темно-коричневого, бурого и даже черного цвета. Наиболее резко потемнение зубов проявляется во фронтальном участке/ Это связано с большим износом эмали и повышением прозрачности (кажущееся потемнение). С возрастом эмаль твердеет вследствие накопления минеральных солей. В зубах стариков полностью стираются грани призм, только расположение кристаллов указывает на их границы. Признаком возрастных изменений являются трещины эмали на губных поверхностях фронтальных зубов. В них определяются очень мелкие апатиты и минерализованные бактерии, похожие на зубной камень наступает атрофия амелобластов и эмаль перестает реагировать на процессы, происходящие в организме.[6]
Дентин. Физиологическое стирание, продолжающееся до глубокой старости, сопровождается отложением вторичного дентина в рогах пульпы и вблизи режущего края коронки, что приводит к уменьшению полости зуба. Вторичный дентин зубов лиц пожилого возраста называется «остеодентином». Он состоит из уменьшенного количества дентинных канальцев, которые нередко вообще отсутствуют (Okban, 1953). При кариесе и других патологических процессах образуется вторичный дентин, где наряду с участками, имеющими канальцы, имеются зоны лишенные их. Они состоят лишь из основного вещества, в котором коллагеновые волокна располагаются неправильно, образуя иррегулярный дентин. Дентин пожилых людей иногда принимает желтую окраску. Он менее чувствителен, и может превращаться в прозрачную массу однородной структуры (прозрачный дентин). [6]
Цемент. Цемент корня с возрастом утолщается, достигая у пожилых людей толщины в 3 раза больше, чем у молодых. Иногда появляются гаверсовы каналы. В старческом возрасте цемент проникает через отверстие верхушки зуба в канал корня. Таким образом компенсируется непрерывное «удлинение» зубов, которые теряют синдесмоподобное прикрепление. Хотя цемент и является разновидностью костной ткани, в отличие от нее он с постарением организма не атрофируется и не резорбируется. Наоборот, утолщение цемента происходит за счет напластований и обогащения солями.
Минеральный состав. Увеличивается кальцификация зубов, возможно за счет уменьшения влаги и органических веществ. Увеличивается содержание фторидов в 2–3 раза. Зубы становятся более устойчивыми к деминерализующим агентам.
Пульпа. В пульпе зуба увеличивается количество фиброзных волокон. Это приводит к склерозированию пульпы и превращению ее в плотную фиброзную ткань. Количество клеточных элементов уменьшается, ферменты разрушаются. Одонтобласты меняют свою форму — из грушевидных они превращаются в колбообразные, нарушается их расположение. Отмечается вакуольная дистрофия (рис.1). У пожилых людей в пульпе зубов много петрификатов различной величины, появляются варикозные вены, флебиты, развивается атеросклероз, а иногда наблюдается запустение сосудов вплоть до их полной облитерации. В нервах пульпы также обнаруживаются старческие изменения, ведущие к потере их функций.
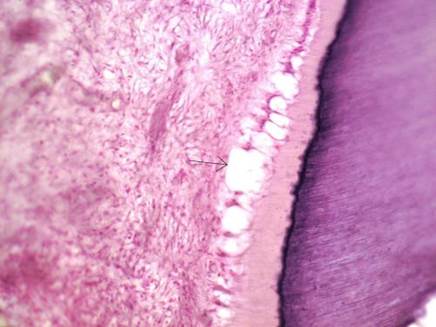
Рис.1 Вакуольная дистрофия одонтобластов
Десна. Соединительная ткань десны становится плотнее, уменьшается количество межклеточной жидкости, теряется эластичность, волокна грубеют и снижается число фибробластов. Истончается эпителиальный слой в местах с неороговевающим эпителием и, наоборот, отмечается гиперплазия в местах с ороговевающим эпителием. С возрастом наблюдаются изменения краевого эпителия, в апикальной его части происходит невоспалительный спад на 1–7 мм за каждое десятилетие. Это приводит к рецессии десны и удлинению клинической коронки, обнажению корневого цемента.
Периодонтальная связка. Наблюдается уменьшение коллагеновых волокон и увеличение эластических, уменьшение митотической активности и количества мукополисахаридов, происходят атеросклеротические изменения. С возрастом может наблюдаться утолщение пер иодонтальной связки, связанное с высокими функциональными нагрузками.
Изменения слизистой оболочки полости рта в пожилом возрасте
После 60 лет в покровном эпителии слизистой оболочки щек и губ выражены атрофические изменения: истончен эпителиальный пласт, уменьшены клетки, сглажены эпителиальные гребешки. Слизистая оболочки полости рта приобретает серовато-белый цвет вследствие ороговения многослойного плоского эпителия, уменьшается количество эластических волокон, в коллагеновых волокнах наступает гиалинизация. Это приводит к неподвижности слизистой оболочки. Слизистая оболочка твердого неба утолщается, становится рыхлой, не связана с подлежащей костью. Подслизистый слой хорошо развит, в нем содержится значительное количество слизистых желез и рыхлая жировая клетчатка. Язык. Многие авторы отмечают, что в 70 % случаев у стариков снижается вкусовая чувствительность на сладкое и у 40 % – на кислое и горькое. Отсутствие вкусовой чувствительности отмечено у 14 % пожилых людей, у 20 % лиц старческого возраста и у 37 % долгожителей. К признакам старения относят депиляцию языка и кератоз слизистой оболочки. В 50 % случаев наблюдается атрофия сосочков, поэтому поверхность языка становится гладкой. Складки языка или бороздки, наблюдаются у многих людей пожилого и старческого возраста, их относят к геронтологическим признакам. Возрастное опущение полости рта, отсутствие зубов, ослабление артикуляции приводят к нарушению образования звуков.[6]
Научные исследования показали, что в основной популяции каждый четвертый жалуется на сухость в полости рта или симптомы, ассоциирующиеся с сухостью. Из этого следует, что сухость полости рта довольно широко распространена. Ксеростомия — это далеко не единственный симптом. Пациенты, имеющие сухой рот, часто жалуются на ряд проблем. Клинические изменения в полости рта, ассоциируемые с ксеростомией, являются следствием снижения защитной функции слюны. Поражаются твердые и мягкие ткани. У пациентов с сухостью полости рта часто наблюдается активный кариес, большое количество пломб. Более того, кариозные поражения чаще локализуются на поверхностях, на которых обычно кариеса не бывает: нижние передние резцы, бугры, пришеечные области, на поверхностях зубов, которые ранее были восстановлены.[4,5]
Кандидозы — это еще одно из общих состояний, выявленных у пациентов с ксеростомией. Слизистая полости рта становится бледной и сухой. На языке появляются глубокие трещины.
Состояние полости рта у пожилых лиц так же зависит от психологических факторов. Как правило, типичным состоянием является наличие нескольких хронических заболеваний, которые могут ограничивать способность к уходу за полостью рта, что благоприятствует образованию зубного налета и возникновению кариеса и как следствие приводит к заболеванию пародонта. Многие из них принимают различные медикаменты, которые оказывают влияние на ткани и органы полости рта. Первое место по распространенности занимает сердечно-сосудистые заболевания (ССЗ), лекарственные препараты способны вызывать разрастание десневого края (гипертрофический гингивит). Это циклоспорины, антагонисты кальция (нифедипин). Часть гипотензивных препаратов, антидепрессантов и нейролептиков могут воздействовать на секрецию слюны, снижение которой обусловливает повышенную повреждаемость слизистой оболочки полости рта[4].
Дентин — твердая, плотная, светло-желтая субстанция, которая образует основную массу зуба и определяет его форму. В области коронки дентин покрыт эмалью, корня — цементом. Вместе с предентином дентин образует стенки пульпарной камеры.
Дентин прочнее, чем кость и цемент, но в 4—5 раз мягче эмали. Его высокая эластичность играет важную роль в сохранении эмали, которая очень хрупкая.
Дентин состоит приблизительно на 70 % из неорганического материала в форме кристаллов гидроксиапатита. Органическая матрица на 15—20 % состоит из коллагена. Неколлагеновые белки составляют 1—2 % ткани, а оставшиеся 10—12 % — вода.
Дентин, образующийся до прорезывания зуба и формирующий основные размеры последнего, называется первичным. Его характерной особенностью является наличие дентинных трубочек. Трубочки обычно тянутся от дентиноэмалевого и дентиноцементного соединений к пульпе. Они окружены плотным, высокоминерализованным перитубулярным (околотрубочным) дентином в неколлагеновой матрице. Между трубочками находится интертубулярный (межтрубочный) дентин, который состоит из минерализованного коллагена.
В дентине сформированного зуба имеется зона, которая в норме не подвергается обызвествлению. Это самая внутренняя, обращенная к пульпе часть дентина, которая прилегает непосредственно к слою одонтобластов. Данная зона необызвествленного дентина называется предентином и является местом постоянного образования вторичного дентина. Вторичный дентин начинает формироваться вскоре после прорезывания зуба и продолжает откладываться, хотя и более медленно, в течение всей жизни зуба. В результате этого полость зуба постепенно суживается. Этот дентин еще называют физиологическим вторичным дентином. Он отличается от первичного менее правильной структурой. Это выражается в изменении хода и числа дентинных канальцев и коллагеновых волокон, в нарушении характера минерализации.
Продукция вторичного дентина резко усиливается в ответ на раздражение. Он может появляться в результате истирания, стирания, эрозии, кариеса, в ответ на лечение зуба и другие раздражители на каком-либо участке стенки полости зуба. Образующийся при этом дентин имеет еще более нерегулярную структуру, чем физиологический вторичный дентин. Наряду с канализированными в нем есть участки, лишенные канальцев. Нарушается также расположение коллагеновых волокон.
Кроме предентина, неминерализованная матрица может также встречаться и внутри первичного дентина. Это так называемый интерглобулярный дентин, который появляется из-за неравномерного обызвествления дентина. В результате этого в зубах взрослого человека сохраняются участки мало или совсем необызвествленного дентина, отличающегося от обычного дентина только отсутствием в его составе солей кальция. Дентинные канальцы проходят через интерглобулярный дентин, не меняя своего хода и не прерываясь.
Как уже было сказано, дентин пронизывают на всю его толщину микроскопические канальцы, называемые дентинными трубочками. В коронковом дентине эти трубочки, S-образно изгибаясь, идут от дентиноэмалевого соединения в направлении к пульпе. В корне зуба они почти прямые и расположены перпендикулярно к оси зуба. С клинической точки зрения трубочки — наиболее важная составная часть дентина. Находящиеся в дентинных канальцах протоплазматические отростки одонтобластов, которые заканчиваются ветвистой сеткой у соединения с эмалью или цементом, передают болевые ощущения и делают дентин хорошим термическим проводником. Наличие этих отростков в дентине позволяет рассматривать его как живую ткань. Поэтому во время оперативных процедур дентин должен быть защищен от дегидратации и термических раздражителей. Например, когда 1 мм2 дентина открыт, около 30 000 дентинных отростков будут незащищены, а значит, 30 000 экивых клеток могут быть повреждены.
Диаметр трубочек варьирует от 0,5 мкм в периферическом дентине до 3—4 мкм вблизи пульпы. В основном объеме дентина диаметр трубочек около 2 мкм.
Ширина межканальцевой зоны 4—8 мкм. Число дентинных трубочек на 1 мм резко увеличивается в направлении пульпы. Так, в области дентиноэмалевого соединения их 8000 на 1 мм2, посредине между дентиноэмалевым соединением и пульпой — 20 000—30 000, а вблизи пульпы — 50 000—60 000 и более. Общий объем трубочек также увеличивается в направлении к пульпе и может составлять до 80 % общего объема коронкового дентина вблизи пульпы.
Благодаря тому что дентин пронизан огромным числом трубочек, несмотря на свою плотность, он обладает очень высокой проницаемостью. Это обусловливает быструю реакцию пульпы на повреждение дентина. При кариесе дентинные трубочки служат путями распространения микроорганизмов.
В дентинных трубочках также могут обнаруживаться немиелиновые нервные волокна рядом с отростками одонтобластов. Кроме того, неминерализованные и минерализованные коллагеновые волокна будут видны во многих трубочках на всех уровнях дентина.
Минерализованные отложения различной структуры и вида также встречаются в дентинных трубочках при различных клинических состояниях. Эти минерализованные отложения называют интратубулярным (внутритрубочным) дентином.
Автор работы: Пользователь скрыл имя, 05 Декабря 2012 в 19:45, реферат
Описание
Для твердых тканей зуба свойственны различные индивидуальные вариации тонких структур, однако существует ряд общих возрастных особенностей.
1.1 Эмаль детского возраста.
Так, в эмали детских зубов легко обнаруживаются расширенные межпризменные пространства, высокая контрастность линий Ретциуса, микрощели, микропоры (рис. 1).
1.2. Эмаль старших возрастных групп.
Содержание
Работа состоит из 1 файл
зубы.doc
Министерство здравоохранения и социального развития РФ
Государственное бюджетное образовательное учреждение высшего профессионального образования
Сибирский Государственный Медицинский Университет Минздравсоцразвития РФ
Кафедра гистологии,эмбриологии, цитологии.
«Возрастные изменения тканей зуба. Дентин. Цемент. Эмаль»
Гр№1128, Суменкова Оксана Евгеньевна.
Потапов Алексей Валерьевич.
1.1 Эмаль детского возраста……………………………………………….……2
1.2 Эмаль старших возрастных групп…………………………………… …….2
Для твердых тканей зуба свойственны различные индивидуальные вариации тонких структур, однако существует ряд общих возрастных особенностей.
1.1 Эмаль детского возраста.
Так, в эмали детских зубов легко обнаруживаются расширенные межпризменные пространства, высокая контрастность линий Ретциуса, микрощели, микропоры (рис. 1).
1.2. Эмаль старших возрастных групп.
Для зубов лиц старших возрастных групп более характерна гомогенизация структур (снижение микропористости), протекающая на различных системных уровнях.
Близкая к незрелой эмаль дольше сохраняется в пришеечной области и на проксимальных поверхностях. На шлифах эмали зрелых зубов призмы различаются достаточно четко, имея на поперечном срезе аркадообразую, округлую форму или вид замочной скважины, описанный многими авторами. На продольных шлифах тела и отростки призм формируют широкие и узкие полоски.
Они определяются на большей части шлифа, заканчиваясь на поверхности или в подповерхностном слое с узкой беспризменной полоской эмали по периферии. В отличие от детских зубов ближе к поверхности призмы менее контрастны, что объясняется исчезновением ультрамикропор.
Крупные микропоры и микрощели встречаются редко. Линии Ретциуса выглядят иначе, чем на эмали незрелых зубов — как «перехваты» или ступени — и значительно менее контрастны (рис. 2).
Последнее обстоятельство связано с повышением оптической плотности их границ за счет возрастной минерализации ткани и закрытия микропор, образующих линии Ретциуса. По своим свойствам данные участки становятся похожи на основную массу эмали.
Четко определяются полосы Шрегера. Регулярность их строения объясняется равномерной минерализованностью пучков призм на всей их протяженности. Лишь в отдельных случаях на зрелых зубаХ сохраняются участки пористых структур.
Это касается эмали, располагающейся под зубным камнем. В пришеечной области об и наруживается усиление линии Ретциуса и шлиф зуба.
Более четкий рисунок призм на этом участке свидетельствует о пониженной минерализации, а, следовательно, о появлении или сохранении зон, отличающихся пористостью. Кроме описанных возрастных особенностей, специфические преобразования происходят в области фиссур премоляров и моляров.
Нередко наблюдается их спонтанное запечатывание естественным путем.
В таких случаях в фиссурах обнаруживаются плотные высокоминерализованные образования. В группе старшего возрастного периода (45-70 лет) отмечается дальнейшее повышение однородности эмали зубов с сохранением призменной структуры во всех слоях, кроме поверхностного, где на большей части она беспризменная.
Полосы Гунтера-Шрегера контрастны, линии Ретциуса, напротив, выделяются слабо. Уменьшение объема органического компонента эмали, размеров микропространств приводит к снижению количества воды в твердых тканях зуба.
Отмечается уплотнение кристаллической решетки — за счет замещения ионов ОН на F. Поверхностный слой эмали зрелых и «старых зубов», как правило, становится беспризменным на десятки мкм.
Зубы отличаются значительной стертостью бугров и режущего края. Площадь стертости с возрастом увеличивается. В сканирующем электронном микроскопе видны отдельные призменные участки поверхности эмали, маскирующиеся пелликулой, причем головки призм выступают над ее уровнем. На поверхности интактной эмали выявляется значительное число царапин, борозд, трещин (рис. 3).
Полосы и царапины идут на зубе в различных направлениях. Мелки трещины огибают головки призм, крупные чаще располагаются на вестибулярной поверхности параллельно вертикальной оси зуба. Как правило, они заполнены гравиеподрбными отложениями, аморфным веществом. В поверхностном слое эмали образуются трещины, микродефекты, призмы слабо контурируют (рис. 4).
В результате старения дентина также имеют место определенные изменения: отложение вторичного дентина, склероз (минерализация) дентинных канальцев (рис. 5) Характерно, что дентинные канальцы первичного дентина постепенно кальцифицируются лишь при условии сохранения живых одонтобластов. Дистальные концы протоплазматических отростков образуют в дентинных канальцах вначале малые порции внутритрубочкового дентина, которые затем могут полностью закрывать их просвет. При этом заметно повышается минерализованность околотрубочкового дентина, в то время как межтрубочковый минерализован заметно меньше.
В зрелых зубах около 30% трубочек закрыты минерализованным веществом.
Текстурограмма выявляет кальцийсодержащие аморфные и кристаллические элементы. Отдельные трубочки минерализованы настолько, что структура обтурирующего их субстата/ не отличается от основного вещества дентина.
Отложение новых слоев дентина, сокращающих объем пульпы, происходит непрерывно в течение всей жизни (рис. 6 а, б). Процесс становится более интенсивным, когда зуб в результате функционирования стирается, обнажая дентин.
В зубах людей в возрасте 61—70 лет слой одонтобластов, состоит из 2—3 рядов клеток, а в возрасте 71—80 лет этот слой разрыхляется, происходит вакуольная дистрофия и замещение его соединительной тканью, хотя обнаруживаются зубы, где в слое одонтобластов изменений не наблюдается.
В зубах людей старческого возраста обнаруживается слой иррегулярного дентина различной ширины, который можно оценить как проявление реакции организма в ответ на экзо- и эндогенные воздействия. Возрастные изменения начинаются с периферических участков пульпы, и несомненную роль в этих процессах играет вторичный дентин.
По существу, прогрессирующий защитный процесс в виде образования вторичного дентина ведет к регрессивным явлениям, так как повреждает пульпу. Однако, несмотря на ослабление обменных процессов в пульпе, интенсивность дентинообразующей функции ослабевает незначительно. В пульпе довольно интенсивно создается защитный вал в Виде вторичного дентина. Это наблюдается при патологическом смыкании в результате стирания зубов.
Возрастные изменения цемента проявляются в его утолщении. Клеточный цемент постоянно наслаивается и, в зависимости от нагрузки на зуб, в нем образуется несколько слоев. У пожилых людей толщина цемента увеличивается в 3 раза по сравнению с таковой у людей в возрасте до 17 лет.
В зубах людей старческого возраста наблюдается проникновение цемента через отверстие верхушки зуба в канал корня зуба. Это отложение вторичного цемента является процессом, компенсирующим непрерывное «удлинение» стареющих зубов, которые утрачивают синдесмоподобное прикрепление. Хотя цемент и является разновидностью костной ткани, в отличие от нее с возрастом он не атрофируется, в нем не происходит резорбция, а наоборот, идет утолщение за счет напластований и обогащения солями.
Изменения периодонта проявляются в сужении периодонтальной щели с 300—360 мкм в возрасте 13—20 лет до 40—50 мкм в возрасте 60 лет. Это сужение является следствием напластования кости в молодом возрасте и новообразования цемента в пожилом. В зрелом возрасте периодонтальная щель становится шире вследствие утолщения периодонта.
Severson и соавторы (1978) установили, что у пожилых людей периодонтальная поверхность альвеолярной кости зазубренная, неровная. Количество волокон и клеток меньше, чем у молодых. Поверхность цемента неровная. Имеется тенденция к росту аппозиционного цемента, отмечаются атрофия и дегенеративные изменения периодонтальной связки.
Euler (1940) описал неподвижную фиксацию и синостозирование зубов у лиц пожилого и старческого возраста как следствие сужения и даже исчезновения периодонтальной щели, то есть наступления ankilosis dentis.
Известно, что пародонт играет основную роль в процессе приспособления зубочелюстной системы к различным физиологическим и патологическим состояниям. По мере старения организма эта функция пародонта снижается и становится недостаточной, что ведет к тяжелым регрессивным изменениям в околозубных тканях.

ВОЗРАСТ ЛИ ВИНОВЕН В ТОМ, ЧТО У ВАС НЕТ ЗУБОВ?
БИОЛОГИЧЕСКИЙ ВОЗРАСТ ИНДИВИДУАЛЕН ДЛЯ КАЖДОГО ЧЕЛОВЕКА И ОН ОПРЕДЕЛЯЕТСЯ ОБРАЗОМ ЖИЗНИ!
ПО ДАННЫМ ВСЕМИРНОЙ ОРГАНИЗАЦИИ ЗДРАВООХРАНЕНИЯ НАШЕ ЗДОРОВЬЕ НА 50% ЗАВИСИТ ОТ ОБРАЗА ЖИЗНИ.
ПРИЧИНЫ ПОТЕРИ ЗУБОВ ВЫТЕКАЮТ ИЗ ОБРАЗА ЖИЗНИ КАЖДОГО ЧЕЛОВЕКА:
- характера питания,
- уровня гигиены,
- степени физической активности,
- наличия вредных привычек,
- проведения профилактических мероприятий.
Возрастные изменения лишь предрасполагают к развитию возможных заболеваний и вносят некоторые клинические особенности в их течение.
КОСТНАЯ ТКАНЬ
Каждые 30 лет костная ткань изменяется почти полностью. В норме к 20-летнему возрасту костная ткань достигает пика своей массы. В этот период ее прирост составляет до 8% в год. Рост костной ткани длится до 30-35 лет, а годовой прирост зависит от степени физической активности человека. Затем начинается естественное снижение костной массы по 0,3-0,5% в год. У женщин старше 50 лет отмечается максимальная скорость потери костной ткани,
которая достигает 2-5% в год и продолжается в таком темпе до 60-70 лет. В итоге женщины теряют от 30 до 50% костной ткани.У мужчин эти потери начинаются позже и составляют от 15 до 30%.
Потеря костной ткани альвеолярных отростков челюстей — большая проблема современной стоматологии. Чем старше человек, тем больше у него потеряно зубов, костной ткани, здоровья в целом; но тем острее он нуждается в лечении заболеваний пародонта, направленной тканевой регенерации, в имплантации и протезировании.
ПАРОДОНТ
Большую роль в старении тканей пародонта играют изменения сосудов, коллагена, активности ферментов, иммунобиологической реактивности, когда процессы распада клеток начинают преобладать над процессами их восстановления. Замедляется обмен веществ, снижается насыщение тканей кислородом, усиливается их обезвоживание, изменяется состав клеточных элементов и снижается уровень лизоцима в тканях десны.
Поэтому, в лечение заболеваний пародонта всегда включают витаминотерапию, сосудистые и иммуностимулирующие препараты, все виды массажа. Совершенно необходимо укреплять стенки сосудов и усиливать иммунитет постоянно!
ЭМАЛЬ, ДЕНТИН, ПУЛЬПА ЗУБА
В молодой эмали количество воды достигает 20%, с возрастом это количество уменьшается. В зрелой эмали определяется до 3,8% воды. По эмалевой жидкости постоянно диффундируют ионы и молекулы — происходит обмен веществ. Эмаль постоянно насыщается микроэлементами из слюны, а также через дентин из пульпы зуба. Поэтому, в молодом возрасте особенно эффективны все виды профилактики (только при правильной гигиене полости рта). А в зрелом возрасте восстановительные свойства эмали снижены, поэтому пациенты часто испытывают гиперестезию (повышенную чувствительность) эмали.
Неорганические вещества зрелой эмали составляют 94-95%, а в незрелой формирующейся эмали их всего 5%.Поэтому, кариесу наиболее подвержены дети и подростки. Минеральный состав эмали может колебаться в зависимости от характера питания и состояния гигиены.
Неорганические компоненты дентина также увеличиваются с возрастом. Кроме того, в процессе жизни постоянно образуется вторичный (заместительный) дентин.
Увеличение слоя дентина защищает пульпу от инфицирования, но приводит к уменьшению размеров пульповой камеры. Развивается склероз сосудов пульпы и сужение корневых каналов (пропорционально возрасту), снижаются трофическая, защитная и пластическая функции пульпы. Все это может значительно затруднять эндодонтическое лечение зубов.
Одним из внешних признаков старения зубов является изменение окраски эмали-с возрастом она становится желто-коричневой.
Потемнение зубов объясняют образованием значительного количества вторичного дентина, ретракцией и изменением пульпы. Окраска зубов зависит также от степени проникновения красящих элементов из слюны и пищи в органические вещества эмали. Эмаль не регенерирует, ее повреждения необратимы.
В процессе старения твердость эмали увеличивается вследствие накопления минеральных солей, отмечается возрастное утолщение вестибулярной, оральной и контактных стенок зубов. С возрастом толщина окклюзионных стенок полости зубов в области фиссур увеличивается, а в области большинства бугров уменьшается.
Признаками возрастных изменений эмали являются трещины на губных поверхностях фронтальных зубов, а также атрофия амелобластов, вследствие которой эмаль перестает реагировать на процессы, происходящие в организме.
ПОЧЕМУ ОТМЕЧАЕТСЯ СУХОСТЬ ВО РТУ?
Уменьшение слюноотделения, которое вызывает сухость слизистой оболочки полости рта - обычная проблема среди пожилых людей.Вызвано это общими соматическими заболеваниями и, как правило, является побочным эффектом при лечении некоторыми медицинскими препаратами (антигистаминными, глюкокортикоидами, анальгетиками и мочегонными средствами). К обычным проблемам при сухости слизистой относят постоянно воспаленное горло, трудности при разговоре и приеме пищи, хрипота.
Так как слюна не омывает зубы должным образом и не нейтрализует кислоты, произведенные бактериями зубного налета, начинают повреждаться твердые ткани зубов. Можно рекомендовать различные методы восстановления влажности: леденцы без сахара или жевательные резинки, которые стимулируют выделение потока слюны, заменители слюны и ополоскиватели полости рта.
КАК УХАЖИВАТЬ ЗА ПОЛОСТЬЮ РТА В ПОЖИЛОМ ВОЗРАСТЕ

Тщательный уход за полостью рта в пожилом возрасте избавит пожилого человека от воспалительных изменений слизистой оболочки и преждевременного разрушения зубов.
Неукоснительно выполняйте простые правила ухода за полостью рта, не допускайте образования зубного налета, своевременно удаляйте остатки пищи между зубами. Чаще меняйте зубную щетку. Пользуйтесь специальной нитью («флосс») или зубочисткой для тех мест между зубами, не достигает зубная щетка, особенно если есть коронки.
Пища должна быть разнообразной, содержать все необходимые питательные вещества, витамины, микроэлементы. Реже ешьте сладости. Для сохранения зубов особенно большое значение имеют витамины D, C, A. Если в пище их недостаточно, что бывает в зимнее время и особенно ранней весной, нужно употреблять препараты этих витаминов.
Надо постоянно заботиться о чистоте полости рта. Все больные зубы должны быть вылечены, неизлечимые зубы и корни удалены, отложения зубного камня сняты. Отсутствующие зубы должны быть замещены зубным протезом.
Правильный уход за зубными протезами очень важен для здорового состояния слизистой оболочки полости рта. Приобретите в аптеке специальные таблетки для антибактериальной защиты и устранения запаха протезов.
Если при жевании зубная пластинка движется используйте специальную пасту со связывающим эффектом. После приема пищи снимите протезы, вымойте их с мылом в теплой воде, затем ополосните и поставьте на место. Не вынимайте зубной протез на слишком долгое время (более 1-го дня) – без него ваши щеки и губы начнут терять форму. Берегите протез от нагревания и ударов, способных его деформировать, такой протез может травмировать слизистую оболочку полости рта.
Делайте ежедневный минутный массаж десен: обхватите десну большим и средним пальцами и совершайте круговые движения вверх-вниз, из стороны в сторону.
Подготовила врач-стоматолог-терапевт Урусова И.А.
Пародонтит, что нужно знать
Пародонтит – это воспаление удерживающего аппарата зуба, которое возникает под действием патогенных микроорганизмов в зубном налете. Последний представляет собой липкую бесцветную пленку, постоянно образующуюся на зубах. Если налет не удалять, он твердеет и образует грубый пористый нарост, который называется зубным камнем.

Пародонтит может стать причиной многих заболеваний. Большинство бактерий, живущих в зубном налете, оказывают общее отрицательное воздействие на организм и могут приводить к образованию сгустков крови. При попадании сгустков крови в общий кровоток возникает риск развития инфаркта миокарда и других сердечно-сосудистых заболеваний. Заболевания пародонта повышают риск сердечного приступа в три раза, причем эта опасность возрастает каждые 10 лет. При обследовании пациентов, страдающих сахарным диабетом, ученые обнаружили, что у больных пародонтитом уровень сахара в крови был намного выше, чем у людей со здоровыми деснами.
Как же распознать это заболевание и, самое главное, снизить риск его возникновения?
Заболевания пародонта протекают в большинстве случаев бессимптомно. И только когда появляется кровоточивость десен, обнажение шеек зубов, неприятный запах изо рта, многие начинают задумываться. На ранних стадиях пациенту и в голову не приходит обратиться к стоматологу для обследования тканей пародонта.

Анатомия опорно-удерживающего аппарата зуба такова, что между поверхностью зуба и десневым краем имеется десневая бороздка глубиной всего 1-1,5 мм, увеличение ее глубины и есть один из основных признаков надвигающего пародонтита. Виной всему – злополучные зубные отложения, которые скапливаются в бороздке. Микробы, живущие в зубном налете, разрушают связку зуба, проникая все глубже и глубже, приводя к формированию патологического десневого кармана, кровотечению, гноетечению десны, разрушают кость, из-за чего расшатываются и выпадают зубы.
Профилактика заболеваний пародонта начинается с посещения врача-стоматолога 1 раз в полгода. Именно специалист должен разобраться и устранить такие местные раздражители, как зубной налет, зубной камень, неполноценные пломбы, протезы, кариозные полости.
При проведении контролируемой чистки зубов очень важно научиться правилам рациональной гигиены полости рта, поскольку при наличии воспаления тканей пародонта многие пациенты часто прекращают регулярную чистку зубов, что еще больше усугубляет ситуацию. Важную роль при пародонтите играет микрофлора, лечение необходимо проводить только после предварительного микробиологического исследования содержимого пародонтальных карманов. Именно это обследование даст возможность врачу-стоматологу подобрать антибактериальные препараты, которые будут наиболее эффективны индивидуально. И не надо заниматься самолечением, так как пародонтит слишком коварен, чтобы лечит его методами нетрадиционной медицины.
Стоматит. Причины возникновения.
Стоматит – воспаление слизистой оболочки полости рта. Стоматит - собирательное понятие, т.к. изолированное поражение какой-то одной части слизистой оболочки обычно имеет соответствующее название: гингивит (воспаление десны), глоссит (воспаление языка), хейлит (воспаление губы), палатинит (воспаление нёба).
Какова же классификация стоматитов? По этиологической (причинной) классификации различают:

- Травматический стоматит (при воздействии физических или химических травмирующих факторов на слизистую оболочку).
- Инфекционный стоматит – следствие воздействия вирусной, бактериальной или грибковой инфекции на слизистую оболочку. Особый вид инфекционных стоматитов – специфический стоматит, развивающийся при туберкулезе, сифилисе и других специфических заболеваниях.
- Симптоматический стоматит – проявление заболеваний внутренних органов.
В клинической классификации выделяют катаральные (без дефектов в слизистой оболочке), язвенные и афтозные стоматиты, но встречаются и некоторые другие их разновидности. Необходимо помнить, что различные формы стоматитов могут быть стадиями одного и того же процесса. Существует, к примеру, аллергический стоматит, который может сочетать в себе элементы катарального, пузырьково-язвенного, язвенно-некротического и геморрагического стоматита.
Еще Павлов И.П. в своих работах показал, что заболевания желудочно-кишечного тракта приводят к развитию стоматитов, которые не поддаются лечению до тех пор, пока не угаснет основное заболевание. В дальнейшем эксперименты показали наличие сложных нейрогуморальных и нейротрофических механизмов, отвечающих за нарушение нормальной функции слизистой оболочки полости рта при многих заболеваниях желудочно-кишечного тракта и других органов. Сложность определения конкретной клинической разновидности стоматита определяется не только разнообразием причин и проявлений заболевания, но и быстрой изменчивостью симптомов. Например, пузырьки при стоматитах через короткое время превращаются в столь же изменчивые эрозии, язвочки и бляшки, поэтому не всегда удается оценить их первоначальный вид.
Для многих инфекционных заболеваний характерна обложенность языка. Заболевания желудочно-кишечного тракта часто могут давать единственное свое проявление в виде изменения языка. Так, постоянный налет на языке возникает при обострении болезней желудка или кишечника. При стихании воспаления, т.е. в период ремиссии основного заболевания (гастрита, энтерита, колита) налет исчезает или значительно уменьшается. Специфического лечения налета на языке обычно не требуется.
Заболевания сердечно-сосудистой системы с недостаточностью кровообращения (сердечно-сосудистая недостаточность) характеризуются цианозом (синюшностью) губ, языка, слизистой полости рта и иногда дают чувство жжения в полости рта. Тяжелая недостаточность кровообращения может привести к развитию эрозий и даже язв в полости рта, что требует местного лечения на фоне лечения основного заболевания.
Заболевания крови (лейкоз, анемия, тромбоцитопения и некоторые другие) также могут сопровождаться изменениями слизистой оболочки полости рта, среди которых наиболее частыми бывают такие симптомы, как кровоточивость и кровоизлияния.
Для псориаза характерен «географический язык» - чередование «красных» и «белых» участков, дающих картину географической карты и остающихся даже после излечения заболевания. Никаких последствий для здоровья пациента это не имеет.
Некоторые другие болезни, включая СПИД, также имеют свои специфические проявления в виде стоматитов. Именно по этой причине любой стоматолог обязательно поинтересуется состоянием здоровья организма пациента прежде, чем назначит местное лечение стоматита.

Иногда пациенты задают вопрос: «адентия – что это такое?». Термин происходит от слова «dent» – зубы, и приставки «а» – без. Буквально – «без зубов». А значит адентия – это частичное или полное отсутствие зубов.
Даже незначительные пустоты в зубном ряду приводят к нарушению жевательной функции, деградации челюстной кости. А это в свою очередь чревато заболеваниями ЖКТ, обменными нарушениями, эстетическими дефектами.
Это значит, что для устранения адентии очень важно грамотное протезирование. А для предупреждения патологии – своевременная терапия кариеса и болезней пародонта.
Виды адентий
По количеству потерянных единиц адентия может быть частичной и полной:
- Частичная. Это значит, что в челюсти отсутствует часть зубов. Даже если осталось всего два зуба, мы говорим о частичной адентии.
- Полная. Зубов нет совсем. Обычно встречается у пожилых людей, а у молодых и зрелых может развиться из-за тяжелых заболеваний пародонта или травм.
Патология по условиям возникновения делится на первичную и вторичную:
- Первичная (врожденная). Это значит, что адентия была у человека изначально. Попросту говоря, зуб или часть зубов не выросла. Причиной этого может быть нарушение формирования зубных тканей в период внутриутробного развития – то есть отсутствуют зачатки постоянных зубов. Также возможно возникновение проблемы на фазе прорезывания, что ведет к ретенции некоторых зубов. Обычно это третьи моляры нижней челюсти, клыки верхней челюсти и передние зубы верхней челюсти. Оба фактора могут иметь наследственный характер. Полная первичная адентия встречается крайне редко.
- Вторичная (приобретенная). Это означает, что зуб полностью сформировался и прорезался, а затем был утрачен после некоторого периода нормального функционирования.
Справка! Ретенция (от латинского retention) — задержка зуба в челюсти или альвеолярном отростке.
Причины адентии
Первичная
Точные причины неизвестны. Предполагается, что это связано с генетическим фактором, эндокринными нарушениями. В этом случае причины и симптомы адентии будут связаны – у пациента возможны патологии в формировании выросших зубов, и даже ногтей и волос.
Адентия у детей может быть, как первичной, так и вторичной. В процессе смены молочный зубов на постоянные, временная адентия нормальна.
Вторичная
Частичная адентия
Вторичная частичная потеря зубов по данным ВОЗ – одна из наиболее распространенных патологий зубочелюстной системы. Ее диагностируют в 40–75% случаев по всему миру. Распространенность болезни и количество отсутствующих единиц соотносятся с возрастом. По частоте удаления лидируют первые постоянные моляры.
Чаще всего, к потере зубов ведут болезни пародонта (пародонтоз и пародонтит) и осложненный кариес.
Необходимость удаления зубной единицы нередко связана с запущенным кариесом, когда он переходит в пульпит, а затем в периодонтит и периостит.
Справка! Пульпит – воспаление сосудисто-нервного пучка зуба (пульпы).
Периодонтит — воспаление периодонта, соединительной ткани, которая расположена в промежутке между цементом корня и пластинкой альвеолы.
Периостит – воспаление надкостницы.
В результате длительного воспаления нарушается целостность связочного аппарата, который удерживает зуб, а также разрушение костной ткани и формирование кист. Гнойные процессы в надкостнице ведут к ее деградации. Это происходит, если человек долго не обращается к врачу и терпит зубную боль.
Удаление пролеченных единиц часто вызвано сколами или расколами коронки и корня зуба при большой массе пломбировочного материала.
При хирургических вмешательствах по поводу заболеваний челюстных костей и гайморовых пазух иногда приходится жертвовать здоровыми зубами.
Также к адентии приводят травмы челюсти, омертвение твердых тканей клинической коронки вызванные химическим воздействием.
Наиболее частой причиной потери большого количества единиц являются пародонтит и пародонтоз. Это болезни пародонта разной этиологии, но обе приводят к расшатыванию и выпадению зубов.
Полная адентия

Беззубость обеих челюстей, как правило, – спутник старческого возраста. С течением времени накапливается количество пораженных тяжелым кариесом единиц, костная ткань становится более разреженной, питание пародонта ухудшается.
Полная адентия у людей 40–49 лет диагностируется в 1% случаев, в возрасте 50–59 лет — в 5,5%, а у лиц от 60 лет — в 25% случаев.
В молодом и зрелом возрасте к потере всех зубов обычно приводит не кариес, а запущенные болезни пародонта или тяжелые челюстные травмы.
Осложнения
Потерю одной или двух зубных единиц организм человека обычно «не замечает», приспособившись за счет компенсаторных механизмов. Однако увеличение количества пустот в челюсти ведет к нарушению функции жевания, ухудшению состояния пародонта, развитию воспаления височно-нижнечелюстного сустава, проседанию челюстной кости в пустых участках.
Это провоцирует болезни желудочно-кишечного тракта, нарушение усвоения пищи, изменение строения лица, нечеткость дикции. Что касается эстетики – в зоне улыбки достаточно отсутствия одного зуба, чтобы человек чувствовал психологический дискомфорт.
Чем ближе к полной адентии, тем более описанные проблемы усугубляются. Откусывание и жевание более или менее твердой пищи становится практически невозможным. Человеку приходится пищу есть жидкой и перетертой, что сказывается на ее вкусе и питательной ценности. Возможно развитие гиповитаминоза и недостатка макро- и микроэлементов.
Губы и щеки западают, кончик носа опускается, лицо «сжимается» в нижней части. Лицевые мышцы атрофируются, лицо приобретает старческий вид. Меняется речь – она становится нечленораздельной. Это ведет к понижению социальных контактов пациента, провоцирует хронический стресс.
Диагностика
Выявление патологии кажется простым и очевидным – отсутствие зубов говорит само за себя. Однако не все так просто. Важно определить причину адентии, выявить наличие сопутствующих заболеваний пародонта, желательно установить процент потери эффективности жевания, и провести исследование окклюзии (прикуса). Это необходимо для правильного выбора метода протезирования, а также стратегии лечения, если в нем возникнет необходимость.
При потере большого большого количества зубов или полной адентии перед проведением протезирования выполняется панорамный снимок обеих челюстей, и по показаниям рентгенография отдельных участков.
Для первичной адентии характерно недостаточное развитие альвеолярного отростка и его уплощенная форма в области отсутствующей единицы. А также сочетание адентии с патологиями формы зубов, диастемами, тремами.
Справка! Диастема – наличие выраженного промежутка между резцами «единичками».
Трема – одна или несколько больших щелей между зубами во всем ряду. Патологической считается трема более 1 мм.
При наличие ретинированных единиц опытный врач может их выявить при пальпации, но последующее проведение рентгеновского снимка обязательно.
Если при вторичном типе частичной адентии имеется выраженная стертость коронок, врачу необходимо выяснить, имеется ли уменьшение высоты нижнего отдела лица в центральной части прикуса. Это имеет значение для плана протезирования.
Если адентия вызвана болезнями пародонта, они должны быть диагностированы и дифференцированы, так как протезирование зубов в этом случае должно сочетаться с их лечениям. Отсутствие терапии пародонтоза и пародонтита грозит расшатыванием и выпадением новых единиц.
Методы лечения

На данный момент патология неизлечима, так как новые зубы человечество выращивать пока не научилось. Но существует много методов замены утраченных зубов протезами и полного восстановления эстетической и жевательной функции.
В целом протезы делятся на съемные, несъемные и частично съемные.
К несъемному типу относятся мостовидные конструкции («мосты») и протезирование на имплантатах.
Съемные представляют собой пластины из акрила, нейлона или бюгельную конструкцию из металла и пластика.
Мостовидные протезы
Это цепочка из спаянных между собой искусственных коронок, которые опираются на собственные зубы.
Протезирование по такой технологии выполняют, если необходимо восполнить пустоту не более, чем в четыре единицы подряд (в крайнем случае пять), иначе «мост» потеряет устойчивость. Также опорные единицы должны быть достаточно крепкими, так как жевательная нагрузка будет падать именно на них.
Минусом этой технологии является необходимость обтачивания под коронки опорных зубов, а зачастую их депульпация.
Протезирование на имплантах
Это относительно молодая методика, которая основана на способности кости сращиваться с титаном.
Протез представляет собой конструкцию из титанового импланта (обычно в виде винта), абатмента (переходника), а также искусственной коронки из металлокерамики или диоксида циркония.

Титановый имплантат вживляется в челюсть хирургическим путем, а на его интеграцию с костю уходит около полугода. После приживления, имплант выполняет функцию корня, и таким образом воссоздается анатомическая структура зуба.
После успешно проведенного протезирования такой протез начинает полноценно брать на себя жевательную нагрузку. Это значит, что челюстная кость не деградирует, процесс жевания остается полностью физиологичным, а соседние зубы остаются целыми.
Противопоказания и ограничения этого метода основаны на его инвазивности и возможности приживления импланта.
Съемные конструкции
Это цельные пластины из акрила или нейлона, которые представляют собой базу под цвет десны и искусственные зубы.
Съемный протез может быть частичным или полным.
Частичный используется при частичной адентии и крепится крючками или замочками к собственным зубам пациента. Нагрузка при жевании распределяется на все протезное ложе. Такие «съемники» меняют дикцию, вкусовое восприятие, так как перекрывают небо, поэтому требуют длительного привыкания. Особенно это касается акриловых протезов.
К частичным съемным протезам относятся также бюгельные системы. Бюгель – это дуга с напаянными на нее коронками, базисом и искусственными зубами. Этот протез легкий, почти не требует привыкания, так как не перекрывает небо, но у него есть ряд клинических ограничений.
Протезирование при полной адентии
Это наиболее сложная задача для ортопеда, так как в этом случае происходят атрофические изменения челюсти, а значит и потеря ориентиров по высоте и форме нижнего отдела лица. Поэтому врачу нужно определить величину и форму протезов, чтобы они оптимально восстанавливали овал лица. Также ортопед решает непростую задачу закрепления протезов.
Классический способ протезирования – полные съемные конструкции, которые крепятся вакуумным способом, то есть присасываются к небу. Для надежности возможно использование специализированных паст и клеев. Однако на нижней челюсти съемники все равно держатся гораздо хуже.
С появлением имплантации стало возможным съемное, частично-съемное и несъемное полное протезирование с использованием имплантов.
Несъемное протезирование
Это мостовидная конструкция, роль опорных зубов в котором выполняют имплантированные протезы. Сочетание опорных и «навесных» зубов может быть различным, но чем больше опор, тем надежнее мост и физиологичнее распределяется нагрузка.
Такие протезы выполняются из металлокерамики, диоксида циркония и оксида алюминия. Стоят они достаточно дорого, особенно циркониевые и керамические.
Съемное протезирование на имплантах

При ограниченном бюджете альтернативой может стать условно-съемное и съемное протезирование с опорой на импланты, которое дает надежную фиксацию протеза в челюсти, прекрасную эстетику, минимальный срок привыкания. Его стоимость существенно дешевле несъемных конструкций.
Некоторые из методик:
- All on 4 и All on 6. С английского это переводится как «все на четырех» и «все на шести».В челюсть пациента вживляют четыре или шесть имплантатов, в которые вместо абатментов помещают крепежи для присоединения акрилового протеза. Жевательную нагрузку при этом берут на себя имплантаты, поэтому для ее лучшего распределения и надежности конструкции лучше выполнить протез на шести опорах. Это условно-съемная конструкция. Пациент сам ее снять не может, однако это может сделать стоматолог в кабинете.
- Балочное протезирование. Так же, как и предыдущем случае, в челюсть пациента вживляют два, четыре или шесть имплантов. На их верхушках устанавливается металлическая балка, на которой фиксируют акриловый протез методом защелкивания. Этот протез человек может снимать сам, но это не рекомендуется делать часто, чтобы не сломать замочные конструкции.
Какой из методов будет выбран, зависит от клинического случая и финансовых возможностей пациента.
Профилактика адентии
Выпадения зубов позволят избежать такие меры:
- ежегодное проведение профилактических осмотров, независимо от наличия жалоб;
- поддержание гигиены ротовой полости;
- периодическое выполнение профессиональной чистки;
- своевременное обращение к врачу при болезненности зубов и кровоточивости десен.
Если же вы лишились нескольких зубов, своевременное протезирование поможет сохранить здоровье челюстной системы и ЖКТ.
Читайте также:

